سافتکست (Soft Cast) با استفاده از باند فایبرگلاس فعالشونده با آب ساخته میشود اما پس از سِت نهایی، اندکی انعطاف مرزی حفظ میکند. این ویژگی آن را برای شرایطی مناسب میسازد که نیاز به بیحرکتی مطلق وجود ندارد، بلکه بیحرکتی نیمهصلب با امکان حرکات عملکردی محدود و پایش راحتتر پوست/تورم هدف است. در این مقاله، موارد انتخاب بهینهٔ سافتکست، معیارهای تصمیمگیری، و پروتکلهای ساخت/پیگیری را مرور میکنیم.
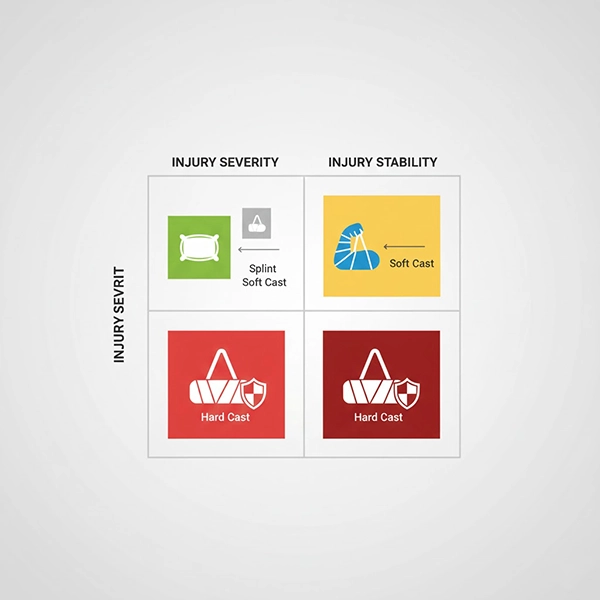
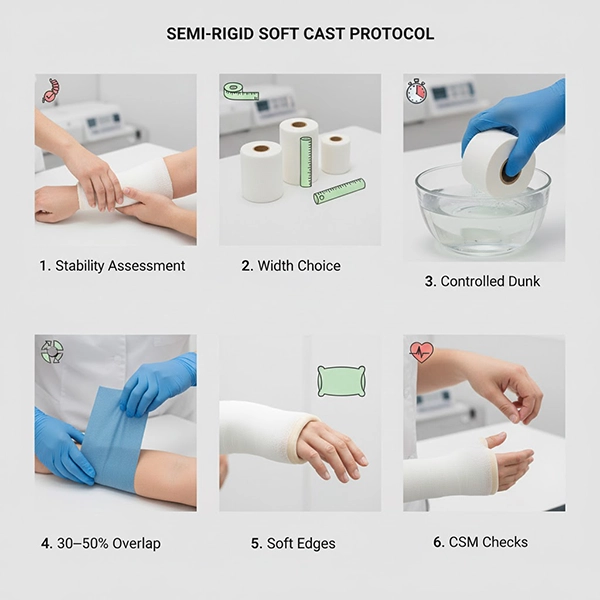

هر زمان که پایداری نسبیِ آسیب با نیاز به راحتی، تنفسپذیری و امکان بازتوانی مرحلهای همراه است، سافتکست میتواند بهترین توازن را فراهم کند. برای طراحی پروتکل اختصاصی کلینیک یا آموزش تیم، از طریق تماس/مشاوره اقدام کنید.